Celem jest odróżnienie tłuszczaka od tłuszczakomięsaka na podstawie objawów i badań, żeby nie przegapić sytuacji wymagającej pilnej diagnostyki. Przeszkodą jest to, że oba guzy mogą wyglądać podobnie: „guzek pod skórą” i często bez bólu. Różnica polega na tym, że tłuszczak to zmiana łagodna, a tłuszczakomięsak to nowotwór złośliwy tkanek miękkich, zwykle rosnący głębiej i zachowujący się inaczej w czasie. Największa wartość praktyczna: są konkretne „czerwone flagi”, które powinny automatycznie kierować do USG/MRI i konsultacji w ośrodku od guzów tkanek miękkich. Poniżej zebrane są cechy kliniczne i diagnostyka, bez gadania i bez straszenia.
Co to jest tłuszczak, a co tłuszczakomięsak (w skrócie, ale konkretnie)
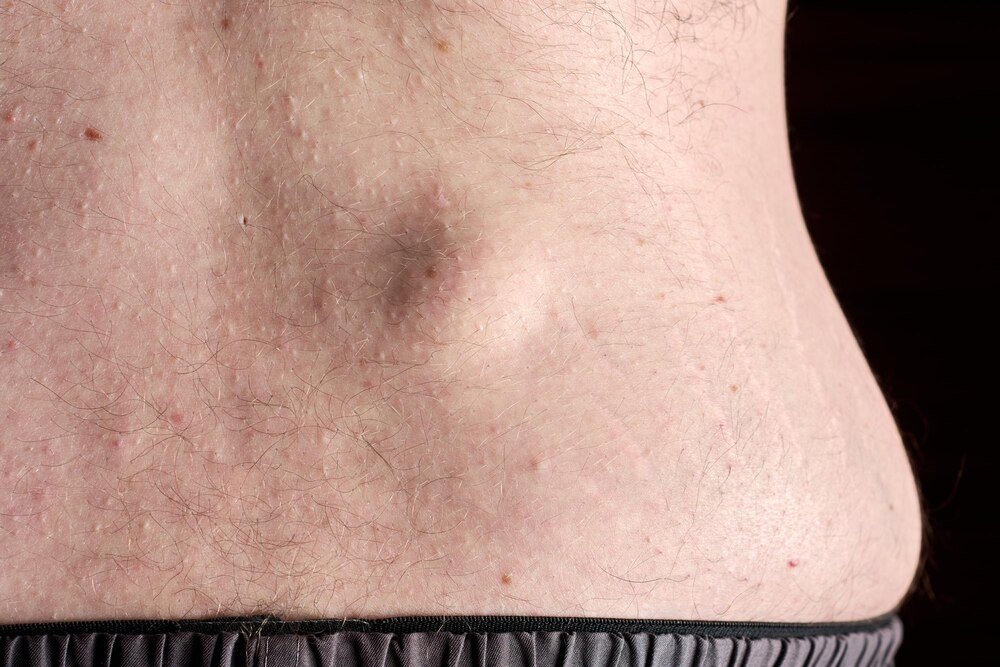
Tłuszczak (lipoma) to łagodny guz z tkanki tłuszczowej. Najczęściej rośnie powoli, bywa miękki, przesuwalny pod skórą i nie daje objawów ogólnych. Zwykle umiejscawia się w tkance podskórnej: kark, plecy, barki, ramiona, uda. Może być pojedynczy lub mnogi.
Tłuszczakomięsak (liposarcoma) to nowotwór złośliwy tkanek miękkich, który może zawierać komponent tłuszczowy, ale zachowuje się agresywniej biologicznie. Często rozwija się głębiej (mięśnie, przestrzenie międzymięśniowe, zaotrzewnowo), rośnie szybciej i może naciekać lub uciskać okoliczne struktury. To nie jest „złośliwy tłuszczak” w potocznym sensie – to inna kategoria choroby, wymagająca innej diagnostyki i leczenia.
Najczęstszy błąd: uznanie każdego guza „tłuszczowego” za niegroźny tylko dlatego, że jest bezbolesny. Brak bólu nie odróżnia zmian łagodnych od złośliwych.
Objawy i „czerwone flagi”: kiedy guzek przestaje być błahostką
W praktyce liczy się nie tyle sama obecność guzka, co jego zachowanie w czasie i lokalizacja. Tłuszczaki zwykle dają stabilny obraz: wolny wzrost, miękkość, przesuwalność, brak wpływu na funkcję kończyny czy tułowia. Tłuszczakomięsaki częściej „robią problem”: rosną, są większe, siedzą głęboko i z czasem zaczynają przeszkadzać.
- Rozmiar > 5 cm (mniej więcej jak duża śliwka/mała mandarynka) – wymaga diagnostyki obrazowej, nawet jeśli nie boli.
- Szybki wzrost w tygodniach–miesiącach lub wyraźna zmiana charakteru (twardszy, mniej przesuwalny).
- Położenie głębokie – guz „przyrośnięty”, słabo przesuwalny, sprawiający wrażenie, że jest pod mięśniem.
- Ból, drętwienie, mrowienie lub osłabienie – nie musi oznaczać złośliwości, ale sugeruje ucisk nerwu/naczyń.
- Nawrót po wcześniejszym „wycięciu tłuszczaka”, zwłaszcza jeśli wciąż rośnie w tej samej okolicy.
- Objawy z ucisku narządów (np. w jamie brzusznej/zaotrzewnowo): uczucie pełności, zaparcia, częstsze oddawanie moczu, spadek masy ciała bez jasnej przyczyny – tu diagnostyka powinna być szybka.
Uwaga praktyczna: tłuszczak też może boleć (np. po urazie, przy ucisku), może być twardszy (gdy jest włóknisty) i może osiągnąć duże rozmiary. Dlatego sama „lista cech” nie jest wyrocznią – ma kierować do rozsądnych badań, a nie do samodiagnozy.
Badanie palpacyjne: co można ocenić ręką, a czego nie da się „wyczuć”
Badanie dotykiem ma ograniczenia, ale daje wskazówki. Typowy tłuszczak jest miękki, elastyczny, zwykle wyraźnie odgraniczony i przesuwalny względem podłoża. Skóra nad nim jest prawidłowa, bez owrzodzeń i bez stałego zaczerwienienia. Najczęściej nie ogranicza ruchu.
Guz budzący czujność bywa twardszy, słabiej przesuwalny, „siedzi głęboko” lub ma niejednorodną konsystencję. W okolicy kończyn może towarzyszyć uczucie „ciągnięcia” przy ruchu, a przy ucisku nerwu – parestezje. Trzeba jednak uczciwie powiedzieć: nawet dobry klinicysta nie odróżnia pewnie tłuszczaka od tłuszczakomięsaka samą palpacją, zwłaszcza gdy guz jest głęboki.
USG, MRI, TK: które badanie kiedy i czego szukać w opisie
Diagnostyka obrazowa to etap, na którym zaczynają się twarde dane. Zwykle pierwszym krokiem przy guzie powierzchownym jest USG. Jest dostępne, szybkie i pozwala ocenić: czy zmiana jest lite czy torbielowate, gdzie leży (podskórnie czy głębiej), czy ma unaczynienie, czy jest jednorodna.
USG – dobre na start, ale nie zawsze rozstrzygające
USG potrafi zasugerować tłuszczaka, gdy zmiana jest typowa: dobrze odgraniczona, jednorodna, o echogeniczności pasującej do tkanki tłuszczowej, bez podejrzanego unaczynienia. Problem w tym, że część zmian tłuszczowych (także złośliwych) bywa „zwodniczo podobna” w USG, szczególnie gdy guz jest większy lub leży głęboko.
Niepokojące elementy w obrazie USG to m.in. niejednorodność, przegrody, nieregularne granice, cechy naciekania, wyraźne unaczynienie w Dopplerze, a także trudność w objęciu całej zmiany sondą (bo jest duża lub schodzi głęboko). Wtedy nie powinno się kończyć na stwierdzeniu „pewnie tłuszczak”, tylko iść dalej.
Jeśli guz ma >5 cm, jest głęboki albo rośnie, samo USG często jest etapem wstępnym, a nie „pieczątką bezpieczeństwa”.
MRI – najważniejsze badanie przy podejrzeniu guza tkanek miękkich
MRI (rezonans) jest zwykle najlepszym badaniem do oceny guzów tkanek miękkich: pokazuje relacje z mięśniami, powięziami, naczyniami i nerwami oraz charakter tkankowy. W przypadku zmian tłuszczowych daje bardzo dużo informacji o tym, czy guz wygląda jak „czysty tłuszcz”, czy ma podejrzane elementy (np. grube przegrody, obszary niefatty, cechy naciekania).
W opisie MRI warto zwracać uwagę na: lokalizację (podskórna vs międzymięśniowa), wymiary, obecność przegród i ich grubość, obszary wzmacniające się po kontraście, sygnał w sekwencjach z supresją tłuszczu oraz ewentualne cechy naciekania. To są szczegóły, które później decydują o tym, czy potrzebna jest biopsja i gdzie ją wykonać.
TK częściej wchodzi w grę przy guzach w jamie brzusznej/zaotrzewnowo lub gdy MRI jest niedostępne/przeciwwskazane. W zaotrzewnowych tłuszczakomięsakach TK jest podstawowym narzędziem do oceny rozległości.
Biopsja i histopatologia: jedyny sposób na pewne rozpoznanie
Ostateczne rozpoznanie stawia badanie histopatologiczne. Jeśli obraz kliniczny i/lub MRI sugeruje, że to może być nowotwór tkanek miękkich, standardem jest biopsja gruboigłowa (core needle biopsy) wykonywana w sposób zaplanowany – najlepiej w ośrodku, który leczy mięsaki. To ważne, bo tor biopsji ma znaczenie dla późniejszej operacji (żeby nie „rozsiać” komórek nowotworowych w tkankach i nie utrudnić radykalnego wycięcia).
Czego unikać? Pochopnego „wycinania guzka w gabinecie” bez obrazowania, gdy guz jest duży, głęboki albo nietypowy. Takie wycięcie bywa zabiegiem nieadekwatnym onkologicznie (tzw. „whoops surgery”), po którym trzeba wracać na poszerzenie marginesów, czasem z gorszym rokowaniem lokalnym.
Guz tkanek miękkich > 5 cm, rosnący lub położony głęboko powinien być traktowany jak potencjalny mięsak – do czasu, aż diagnostyka obrazowa i biopsja udowodnią, że jest inaczej.
Różnice w lokalizacji i dynamice wzrostu: praktyczne przykłady
Tłuszczaki „lubią” tkankę podskórną. Często są widoczne jako uwypuklenie, łatwe do uchwycenia palcami, przesuwalne. Zwykle rosną latami i wiele osób żyje z nimi bez żadnych konsekwencji poza dyskomfortem estetycznym lub mechanicznym (np. ucisk paska, ramiączka, plecaka).
Tłuszczakomięsaki częściej pojawiają się w miejscach, gdzie jest dużo przestrzeni do wzrostu: udo (głęboko), okolica pachwiny, pośladek, a także zaotrzewnowo. Tam potrafią urosnąć spore, zanim zostaną zauważone. Dynamika bywa różna – nie każdy rośnie „bardzo szybko” – ale typowe jest, że guz jednak rośnie i zaczyna przeszkadzać: zmienia obrys kończyny, ogranicza zakres ruchu, daje uczucie ciężaru, uciska nerwy lub naczynia.
Co z leczeniem i kontrolą: dlaczego diagnostyka ma znaczenie
Tłuszczak zwykle leczy się prosto: obserwacja, a gdy przeszkadza – planowe wycięcie. Kluczowe jest tylko to, żeby przed zabiegiem mieć rozsądną pewność, że to faktycznie zmiana łagodna (klinika + USG, czasem MRI). Po wycięciu rutynowo wysyła się materiał do histopatologii.
Tłuszczakomięsak wymaga leczenia onkologicznego w zespole wielodyscyplinarnym. Podstawą jest operacja z odpowiednim marginesem, a w zależności od typu histologicznego, lokalizacji i stopnia zaawansowania dochodzi radioterapia i czasem chemioterapia. To zupełnie inna skala planowania niż „usunięcie guzka”. Dlatego etap diagnostyki przedoperacyjnej jest tak ważny – źle zaplanowany pierwszy zabieg potrafi skomplikować całą ścieżkę.
Najczęstsze pomyłki i sensowna ścieżka działania
Najczęstsze problemy nie wynikają z braku badań, tylko z kolejności: najpierw wycięcie, potem zdziwienie w hist-pacie. Przy podejrzanych cechach lepiej wykonać obrazowanie i ewentualną biopsję, a dopiero potem decydować o cięciu.
- Guz powierzchowny, mały, stabilny: badanie lekarskie + zwykle USG.
- Guz > 5 cm, rosnący, głęboki lub niejednoznaczny w USG: MRI (czasem TK – zależnie od lokalizacji).
- Obraz sugeruje nowotwór tkanek miękkich: biopsja gruboigłowa w ośrodku doświadczonym w mięsakach.
- Leczenie operacyjne planowane na podstawie wyniku histopatologii i obrazowania, a nie „bo da się wyciąć”.
Jeśli w opisie badań pojawiają się sformułowania typu „zmiana niejednorodna”, „przegrody”, „obszary lite”, „naciekanie”, „głęboko położona” albo jeśli guz przekracza 5 cm – to nie jest moment na uspokajanie się na siłę. To jest moment na dopięcie diagnostyki tak, żeby wiedzieć, z czym ma się do czynienia.